Bloqueos de Conducción Cardíaca: Causas, Diagnóstico y Tratamiento
El corazón es un órgano vital cuya función primordial es bombear sangre oxigenada al resto del cuerpo. Esta compleja tarea se rige por un sistema eléctrico intrincado que coordina la contracción muscular. Sin embargo, este sistema puede verse afectado por diversas condiciones que resultan en bloqueos de conducción cardíaca, alterando la transmisión normal de los impulsos eléctricos y, consecuentemente, el ritmo cardíaco.
Comprendiendo el Sistema de Conducción Cardíaca
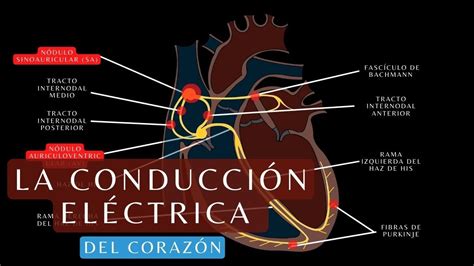
Normalmente, el latido cardíaco se inicia en el nodo sinoauricular (SA), una zona especializada en las cámaras superiores del corazón, las aurículas. Desde allí, las señales eléctricas viajan a través de las aurículas, provocando su contracción y llenado de sangre. Posteriormente, estas señales llegan al nodo auriculoventricular (AV), ubicado entre las aurículas y los ventrículos. El nodo AV juega un papel crucial al retrasar ligeramente la conducción eléctrica, permitiendo que las aurículas se contraigan completamente y los ventrículos se llenen de sangre antes de recibir la señal para contraerse. Tras este breve retraso, la señal eléctrica desciende por el haz de His, que se divide en dos ramas principales: la rama derecha y la rama izquierda (esta última subdividida en fascículo anterior y posterior). Estas ramas conducen el impulso eléctrico a través de los ventrículos, asegurando una contracción coordinada y eficiente que impulsa la sangre hacia el cuerpo.
Un bloqueo de conducción cardíaca ocurre cuando la velocidad de estas señales eléctricas se reduce, o cuando no logran alcanzar las cámaras inferiores del corazón (ventrículos) de manera efectiva. Esto puede manifestarse como un ritmo cardíaco lento, latidos omitidos, o una descoordinación entre las aurículas y los ventrículos.
Tipos y Clasificación de los Bloqueos Cardíacos
Los bloqueos de conducción cardíaca se clasifican principalmente según la gravedad de la interrupción de la señal eléctrica y se dividen en tres grados:
Bloqueo Cardíaco de Primer Grado: Este es el tipo más leve. En este caso, todos los impulsos eléctricos que se originan en las aurículas logran llegar a los ventrículos, pero experimentan un retraso prolongado al pasar por el nodo auriculoventricular. Aunque la conducción se ralentiza, no se omiten latidos. Este tipo de bloqueo es frecuente en deportistas bien entrenados, adolescentes y adultos jóvenes, y en personas con hiperactividad del nervio vago. Rara vez causa síntomas y, por lo general, no requiere tratamiento. Sin embargo, puede aumentar el riesgo de desarrollar otros problemas del ritmo cardíaco, como la fibrilación auricular.
Bloqueo Cardíaco de Segundo Grado: En este grado, solo algunos de los impulsos eléctricos logran llegar a los ventrículos. Esto resulta en un ritmo cardíaco más lento, irregular, o una combinación de ambos. Existen dos subtipos principales:
- Bloqueo de Segundo Grado Tipo Mobitz I (Wenckebach): Caracterizado por un patrón de retraso progresivo de los impulsos eléctricos hasta que uno de ellos es completamente bloqueado. Este tipo a menudo ocurre en el nodo AV y puede presentarse en personas jóvenes y sanas, o ser causado por ciertos medicamentos o condiciones de salud.
- Bloqueo de Segundo Grado Tipo Mobitz II: En este subtipo, los impulsos eléctricos se bloquean de forma intermitente, pero sin el retraso progresivo observado en el Mobitz I. Suele ocurrir por debajo del nodo AV, en el tejido de conducción especializado. Es más común en personas con enfermedades cardíacas preexistentes o que han sufrido un ataque cardíaco. El bloqueo Mobitz II tiene un mayor riesgo de progresar a un bloqueo de tercer grado y puede causar síntomas como aturdimiento o desmayo.
Bloqueo Cardíaco de Tercer Grado (Bloqueo Cardíaco Completo): Este es el tipo más grave de bloqueo cardíaco. En esta condición, ningún impulso eléctrico de las aurículas logra llegar a los ventrículos. Las aurículas y los ventrículos laten a frecuencias completamente diferentes, ya que los ventrículos generan sus propios impulsos eléctricos de escape, que son mucho más lentos y menos fiables que los del nodo SA. Esto resulta en una frecuencia ventricular muy lenta, a menudo por debajo de 50 latidos por minuto, y en algunos casos tan baja como 30 latidos por minuto. El bloqueo de tercer grado puede afectar gravemente la capacidad del corazón para bombear sangre al cuerpo, provocando síntomas significativos y constituyendo una emergencia médica.
Además de estos grados, existen los bloqueos de rama, que afectan específicamente a las ramas derecha o izquierda del haz de His. El bloqueo de rama derecha a menudo no presenta síntomas en personas sanas y puede no requerir seguimiento médico exhaustivo. Sin embargo, el bloqueo de rama izquierda, o el bloqueo bifascicular (que afecta a dos de los tres fascículos principales del sistema de conducción), pueden indicar una enfermedad cardíaca subyacente y requerir una evaluación más detallada.
Causas de los Bloqueos de Conducción Cardíaca
Las causas de los bloqueos de conducción cardíaca son variadas y pueden incluir factores intrínsecos del corazón, así como influencias externas:
- Envejecimiento y Fibrosis: Con la edad, el tejido del sistema de conducción cardíaca puede desarrollar fibrosis (tejido cicatricial), lo que dificulta la transmisión eléctrica. Esta es una causa frecuente de bloqueo cardíaco en personas mayores.
- Enfermedades Cardíacas Subyacentes: Diversas afecciones cardíacas pueden dañar el sistema eléctrico. Esto incluye la arteriopatía coronaria, infartos de miocardio (ataques al corazón) que dejan cicatrices en el músculo cardíaco, miocarditis (inflamación del músculo cardíaco, a menudo de origen viral), cardiopatías valvulares, defectos cardíacos congénitos, miocardiopatía y sarcoidosis cardíaca.
- Medicamentos: Ciertos fármacos pueden interferir con la conducción eléctrica del corazón. Entre ellos se encuentran los betabloqueantes, los bloqueadores de los canales de calcio (como el diltiazem y el verapamilo), la digoxina y la amiodarona. Estos medicamentos, al retrasar la conducción de impulsos por el nodo AV, pueden precipitar o agravar un bloqueo cardíaco.
- Factores Ambientales e Infecciosos: Agentes infecciosos, como los virus que causan miocarditis, pueden inflamar y dañar el sistema de conducción. La enfermedad de Lyme es otro ejemplo de infección que puede afectar el corazón.
- Predisposición Genética: Algunas personas pueden tener una predisposición genética a desarrollar afecciones que afectan el sistema eléctrico del corazón, aumentando su riesgo de bloqueos de conducción.
- Cirugía Cardíaca: Procedimientos quirúrgicos en el corazón pueden, en algunos casos, dañar temporal o permanentemente las vías de conducción eléctrica.
- Anomalías Congénitas: Algunas personas nacen con defectos cardíacos o anomalías en su sistema eléctrico que pueden predisponer a bloqueos de conducción.
- Sistema Nervioso Autónomo: Un nervio vago hiperactivo puede ralentizar la conducción del latido cardíaco a través del nodo AV, especialmente en personas jóvenes y sanas.
Diagnóstico de los Bloqueos de Conducción Cardíaca
El diagnóstico de un bloqueo de conducción cardíaca se basa en una evaluación clínica exhaustiva y pruebas específicas:
- Historia Clínica y Examen Físico: El proveedor de atención médica recopilará información detallada sobre los síntomas del paciente, su historial médico, antecedentes familiares y los medicamentos que está tomando. Durante el examen físico, se buscarán signos de insuficiencia cardíaca, como hinchazón en tobillos y pies, y se auscultará el corazón para detectar ritmos anormales.
- Electrocardiograma (ECG): Esta es la herramienta diagnóstica principal. El ECG es una prueba rápida e indolora que registra la actividad eléctrica del corazón. Mediante la colocación de electrodos en el pecho y, a veces, en las extremidades, se puede observar el patrón de los latidos cardíacos y detectar anomalías específicas que indican la presencia y el tipo de bloqueo. El ECG permite observar signos de un bloqueo de rama, así como el lado del corazón afectado, y clasificar los bloqueos auriculoventriculares (AV) según el grado de interrupción de la señal.
- Ecocardiograma: Esta prueba utiliza ondas sonoras para crear imágenes detalladas del corazón y sus válvulas. Permite evaluar la estructura, el tamaño y el grosor del músculo cardíaco, así como la función de las válvulas. El ecocardiograma ayuda a identificar la afección cardíaca subyacente que podría estar causando el bloqueo.
- Monitor Holter: En algunos casos, se puede recomendar el uso de un monitor cardíaco ambulatorio (como el monitor Holter) durante 24 a 48 horas o más. Este dispositivo registra continuamente la actividad eléctrica del corazón, permitiendo detectar bloqueos intermitentes que podrían no ser evidentes en un ECG de corta duración.
Tratamiento de los Bloqueos de Conducción Cardíaca
El tratamiento de los bloqueos de conducción cardíaca depende en gran medida del tipo de bloqueo, su gravedad, la presencia de síntomas y la existencia de otras afecciones cardíacas.
Observación y Modificaciones del Estilo de Vida: En casos de bloqueo de primer grado o bloqueo de rama derecha sin síntomas, especialmente en personas sanas, es posible que no se requiera un tratamiento específico más allá de la observación regular. Las modificaciones del estilo de vida, como una dieta saludable, ejercicio moderado, control del peso, evitar el tabaco y el consumo excesivo de alcohol, pueden ser cruciales en el manejo general de la salud cardíaca y en la prevención de la progresión de la enfermedad.
Medicamentos: Si el bloqueo de rama está causado por una afección cardíaca subyacente, como la presión arterial alta o la insuficiencia cardíaca, el tratamiento puede incluir medicamentos para controlar estas condiciones. Por ejemplo, medicamentos para disminuir la presión arterial alta o para reducir los síntomas de insuficiencia cardíaca. Si un medicamento está causando el bloqueo, el médico puede considerar cambiar la medicación. Es fundamental no suspender ni modificar la toma de medicamentos sin la indicación de un profesional de la salud.
Marcapasos Artificial: Para los bloqueos de segundo grado (especialmente Mobitz II) y todos los casos de bloqueo de tercer grado, especialmente si hay síntomas como mareos, desmayos (síncope) o fatiga, la implantación de un marcapasos artificial suele ser necesaria. Un marcapasos es un dispositivo pequeño, generalmente del tamaño de una caja de cerillos, que se implanta debajo de la piel en la parte superior del pecho. Dos o más cables (electrodos) lo conectan al corazón. El marcapasos monitorea continuamente el ritmo cardíaco y emite impulsos eléctricos cuando es necesario para mantener una frecuencia y un ritmo cardíaco adecuados. En situaciones de urgencia o mientras se espera la implantación de un marcapasos permanente, se puede utilizar un marcapasos temporal.
Terapia de Resincronización Cardíaca (TRC) / Marcapasos Biventricular: En pacientes con bloqueo de rama (particularmente bloqueo de rama izquierda), una función de bombeo cardíaca baja (insuficiencia cardíaca) y síntomas asociados, se puede recomendar la Terapia de Resincronización Cardíaca. Este tratamiento es similar a la implantación de un marcapasos, pero con un tercer cable conectado al lado izquierdo del corazón. El objetivo es coordinar la contracción de ambos ventrículos, mejorando la eficiencia del bombeo cardíaco y aliviando los síntomas de insuficiencia cardíaca. La TRC ayuda a que las cavidades cardíacas se contraigan de una manera más organizada y eficaz.
Preparación para la Consulta Médica
Si experimenta síntomas que sugieren un bloqueo de conducción cardíaca, es recomendable comenzar consultando a su médico de atención primaria. Es posible que lo remita a un cardiólogo, un especialista en enfermedades del corazón.
Al prepararse para la consulta, tenga en cuenta lo siguiente:
- Restricciones Previas: Pregunte si hay alguna restricción o preparación específica necesaria antes de la cita.
- Lista de Preguntas: Prepare una lista de preguntas para su médico, como:
- ¿Cuáles son las causas más probables de mis síntomas?
- ¿Qué pruebas debo realizarme?
- ¿Cuáles son las opciones de tratamiento disponibles y cuál me recomienda?
- ¿El bloqueo de rama regresará después del tratamiento?
- ¿Qué efectos secundarios puedo esperar del tratamiento?
- Tengo otras condiciones médicas. ¿Cuál es la mejor manera de controlarlas conjuntamente?
- ¿Tiene material informativo que pueda llevarme?
- ¿Hay algo que parezca mejorar o empeorar mis síntomas?
Pronóstico y Consideraciones Adicionales
El pronóstico para las personas con bloqueo de conducción cardíaca varía considerablemente y depende de factores como la presencia de cardiopatías subyacentes, el tipo y la gravedad del bloqueo, y la eficacia del tratamiento. El diagnóstico y tratamiento tempranos son fundamentales para lograr un pronóstico favorable y permitir que muchas personas lleven una vida normal y activa.
Es importante destacar que las personas con marcapasos deben tomar precauciones, como evitar campos magnéticos potentes y notificar al personal de seguridad en aeropuertos u otros controles, quienes ofrecerán métodos de inspección alternativos. Asimismo, deben informar a los técnicos de resonancia magnética sobre la presencia de su marcapasos antes de someterse al procedimiento.
Bloqueos Auriculo-ventricualres (BLOQUEOS AV de 1°, 2° y 3°) | ▷ Como leer un EKG paso a paso
En resumen, los bloqueos de conducción cardíaca son alteraciones en el sistema eléctrico del corazón que pueden tener diversas causas y grados de severidad. Si bien algunos tipos leves pueden no requerir tratamiento, los bloqueos más significativos, especialmente aquellos que causan síntomas, pueden necesitar intervenciones como la implantación de un marcapasos o terapia de resincronización cardíaca para asegurar una función cardíaca adecuada y mantener la calidad de vida del paciente.
tags: #bloque #conduccion #cardiaco